歯髄温存療法とは?
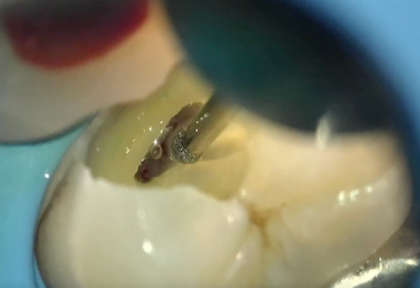
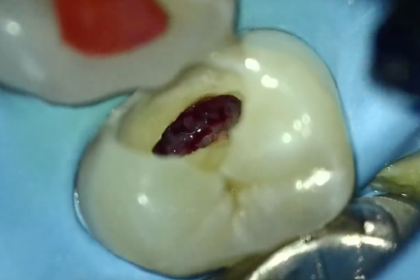
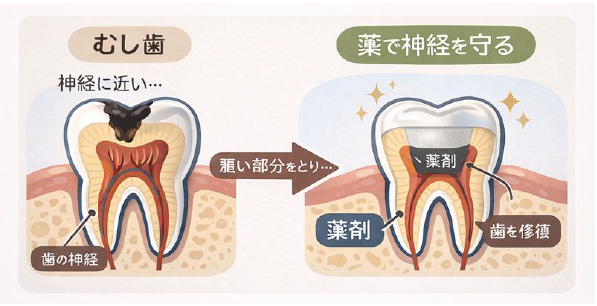 歯の虫歯が深く進行したり、強い衝撃で歯が破損したりした場合、通常は歯髄を取り除かなければならないことがあります。「歯髄温存療法」は、むやみに歯髄を取り除かず、できる限り歯の内部の神経や血管を残すことを目標にした治療です。歯髄を残すことで、歯の強度維持や本来の生理的機能を保つことが期待できます。
歯の虫歯が深く進行したり、強い衝撃で歯が破損したりした場合、通常は歯髄を取り除かなければならないことがあります。「歯髄温存療法」は、むやみに歯髄を取り除かず、できる限り歯の内部の神経や血管を残すことを目標にした治療です。歯髄を残すことで、歯の強度維持や本来の生理的機能を保つことが期待できます。
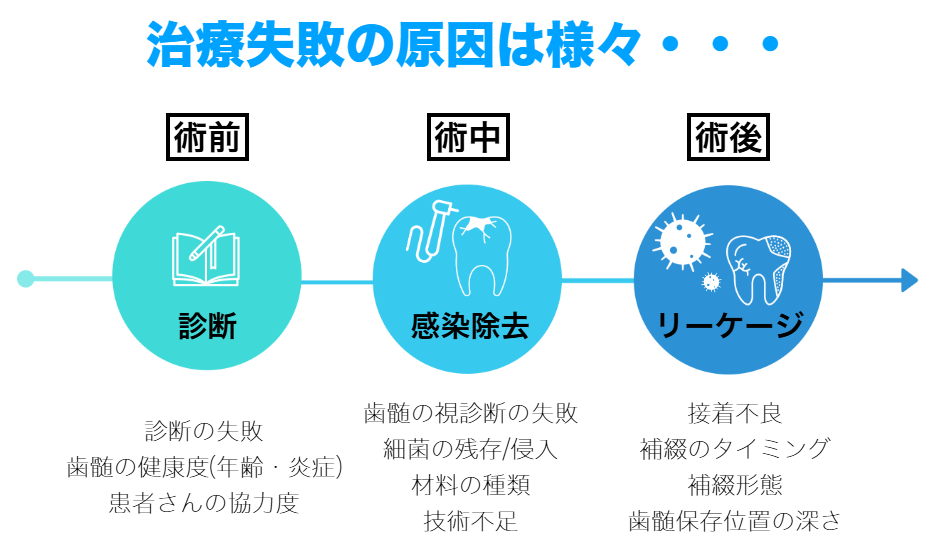
ただし「闇雲に歯髄を残す」ことが必ずしも正解ではありません。無理に残した結果、歯髄の壊死や慢性炎症を招き、将来的に治療が難しくなる可能性もあります。
大事なことは何がなんでも歯髄を残す努力よりも、悪いものは除去するという決断力が重要です。
歯髄とは?
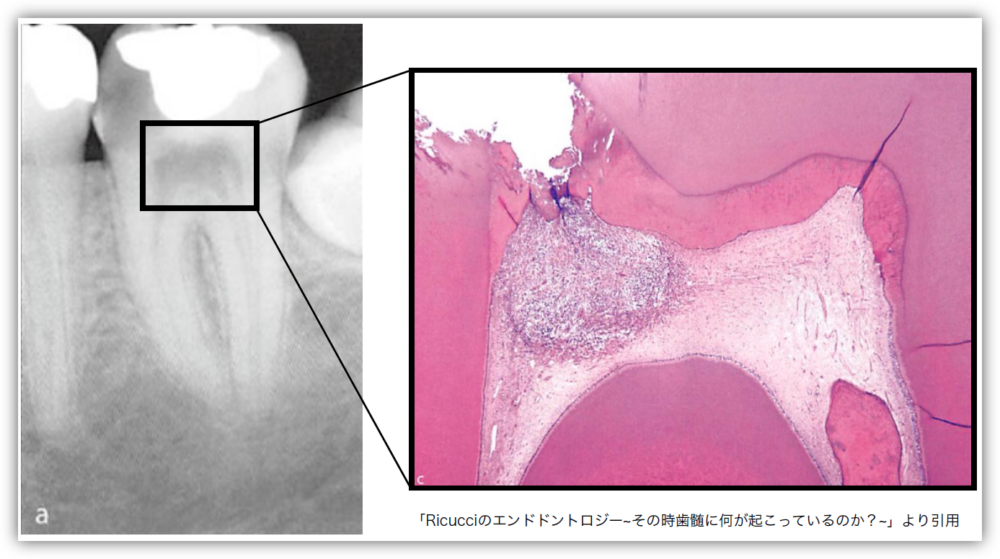
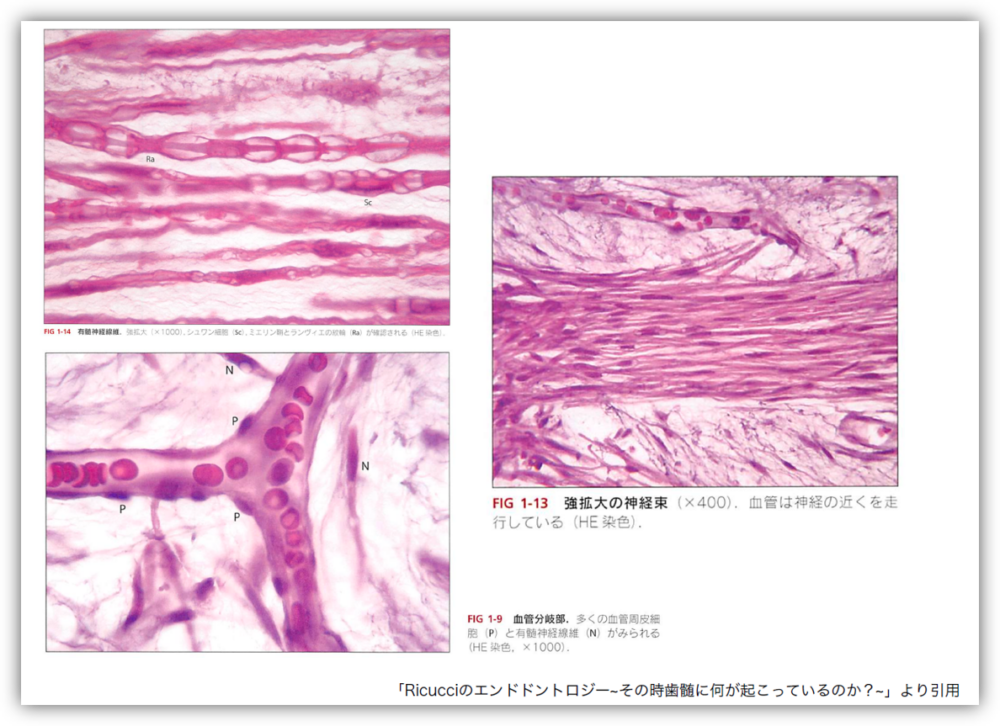
歯の中心にある組織「歯髄(しずい)」は、単に“神経”という意味だけではなく、血管・リンパ管などの生きた細胞が含まれています。この歯髄は、歯を保護するため様々な役割を果たしています。
①歯の感覚センサーの役割
→虫歯が再発した時に「冷たいものがしみる」などの体からの危険信号サインに気付くことができる。
→歯にかかる力の制御センサーの役割により、咀嚼力による歯の崩壊リスクの軽減。
②血液循環サイクルの役割
→免疫機能による再度の細菌感染への抵抗。(病気の再発防止)
→歯への栄養補給と老廃物除去による恒常性の維持。
など
歯髄温存療法の成功率
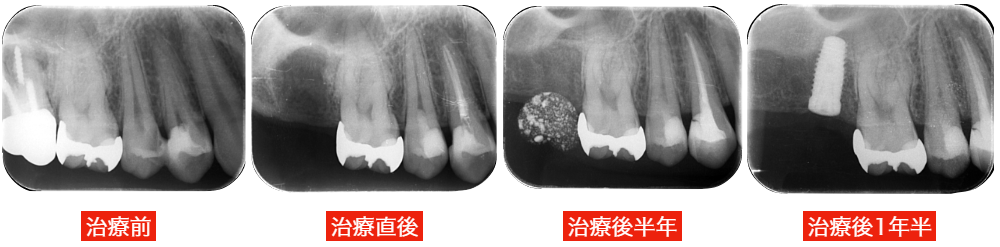
文献的には約70%~90%とされており、材料や適応判断の進歩により結果は向上しています。
成功の鍵は以下の3点が特に重要なポイントです
■無菌化に近い状態での処置
■高い封鎖性をもつ材料の使用
絶対に神経を残せるわけではありませんが、これらを正確に行うことで、従来なら神経を取る事になっていた症例でも歯髄を温存できるケースは増えています。
歯髄温存療法の注意点
■治療中に歯髄の状態をリアルタイムで評価し、残すべきか除去すべきかを適宜判断するため、術中に計画を変更せざるを得ないことがあります。
■全てのケースで歯髄保存が可能なわけではなく、逆に残すことで後のトラブルを招くリスクもあります。
■たとえ治療で歯髄を保存できても、術後に強い痛みが出ることがあります。
■痛みや症状の変化を見ながら、保存治療の継続や根管治療など次の選択肢を検討する必要があります。
■治療後も経過観察が大切で、痛みや炎症が続く場合には追加治療が必要になることがあります。
治療の流れ
1問診・カウンセリング
まずは問診票の記載と併せて、ヒアリングとカウンセリングから始めます。患者様のご希望を丁寧に伺い、「なぜ歯髄温存したいのか?」「本当に歯髄保存することが最適なのか?」を総合的に判断いたします。
2事前検査・診断
当院では術前診査に力を入れています。歯髄電気診テストや冷温刺激テストなどの神経診査器具の活用や、レントゲン・CT撮影による病変の有無のチェックにより、歯髄の炎症が「回復可能か」を判断します。
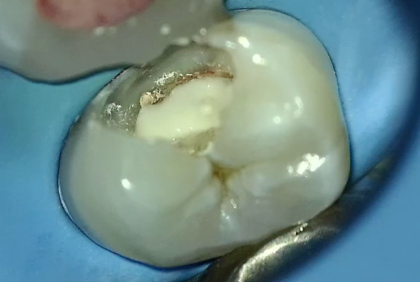
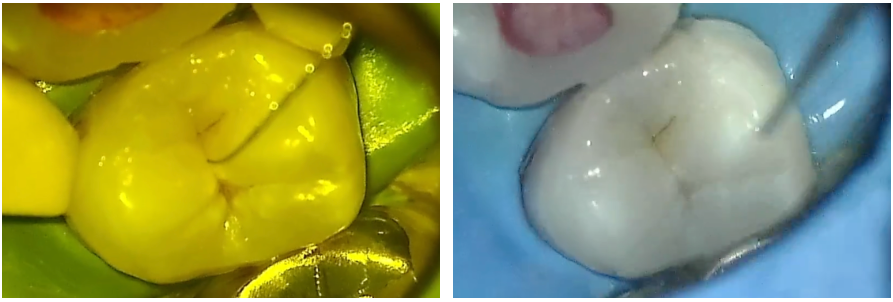
6治療部位の封鎖・歯の修復
覆髄後の歯は繊細なため、適合性の高い修復が重要です。歯髄保護処置後、適切な封鎖と修復を行い、その後の二次的な補綴物(最終的な詰め物や被せもの)で仕上げます。これらの処置には、マイクロスコープ(拡大視野下での精密治療)が大きな役割を果たします。視野を拡大することで、歯髄の微細な状態を見逃さず正確な判断につなげられます。咬合チェックを丁寧に行い、負担を軽減します。
歯髄温存療法の費用
| 項目 | 詳細 |
|---|---|
|
歯髄温存療法:MTA使用 |
①1歯40,000円 〜55,000円 ②経過観察検査代(術後1年間)1歯1,000円 |
よくある質問
神経は確実に残せるんですか?
残念ながら成功率が70〜80%と、確実な治療とは言えない治療です。
失敗した時は痛い?
失敗した際、痛みが出ることもあります。逆に、失敗しても症状の出ないまま経過し、状態の悪化に気付かれないこともごく稀にある治療法です。 そのため、治療後は歯髄診断やレントゲン検査により定期的な経過観察が必須になる治療といえます。
神経を残したほうが本当に良いのですか?
可能であれば残した方が歯の寿命は圧倒的に長くなると考えられています。
神経を残した後、痛みが出たら?
経過観察の段階で根管治療に移行すれば問題ありません。早期対応が重要です。
歯髄温存療法は保険適用ですか?
使用材料により自費診療となるケースがあります。
治療によって生じる最悪のケースとは?
無理に神経を残した事により歯髄壊死に至り根尖性歯周炎を発症したり、慢性歯髄炎を呈して歯髄が石灰化を起こし、その後の治療を困難にしてしまうことです。歯髄温存療法は、時には残せない歯髄をきちんと除去できる診断と決断力が重要になる治療法です。